
睡眠時無呼吸症候群

睡眠時無呼吸症候群
| 寝ているとき | ・「いびき」がうるさいと言われる。 |
|---|---|
| ・たまに呼吸をしていないと言われる。 | |
| ・よく目が覚める。息苦しさを感じる。 | |
| 起きたとき | ・頭が痛い。 |
| ・熟睡した感覚がない。 | |
| ・からだが重い。 | |
| 昼間の起きているとき | ・強い眠気をよく感じる。 |
| ・集中できない。記憶力が落ちている。 | |
| ・からだが重い。だるい |

医学的に呼吸が10秒以上停止する状態を無呼吸といい、睡眠中に呼吸が10秒以上停止する状態を睡眠時無呼吸といいます。
睡眠中に平均して1時間に5回以上、無呼吸や低呼吸が見られる場合に睡眠時無呼吸症候群といわれます。
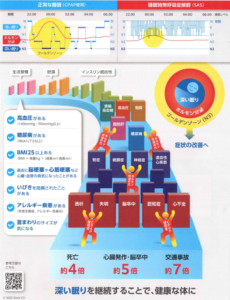
無呼吸・低呼吸の状態が多いと当然、体の中の酸素は少なくなるので、「寝苦しい・熟睡感がない・疲れが取れない」といった症状が出てきます。また後ほど記載しますが、長年そのような状態が続くと体自体にも悪影響がありますので注意が必要です。
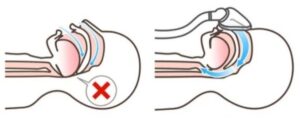
上気道(鼻~喉の奥)が狭くなることにより気流が障害されるものです。多くの場合に、いびきも認められます。
原因としては、肥満・小さい顎・飲酒や睡眠薬の使用などによる舌根沈下(舌の奥の筋肉が緩み気道を押し潰します)などが挙げられます。また鼻炎などによる鼻づまりや、小児の場合ではアデノイド・扁桃が大きいことが影響することもあります。多くの睡眠時無呼吸症候群は、こちらのタイプになります。
脳から呼吸の指令が出なくなることで生じるもので、睡眠時無呼吸症候群の数%がこちらのタイプになります。
ご自分が睡眠時無呼吸症候群かどうか検査したい時には、睡眠時無呼吸症候群の診療をおこなっている医療機関を受診してください(当院でも診療をおこなっています)。もちろん睡眠時無呼吸症候群の治療を希望する方も、まず検査をする必要があります。
睡眠時無呼吸症候群の検査には、2段階あります。
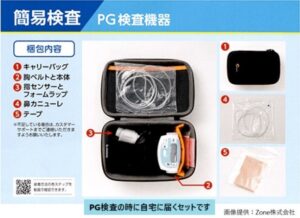
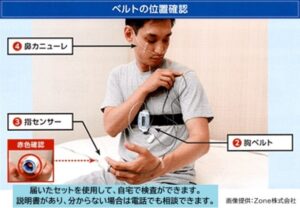
診察により睡眠時無呼吸症候群が疑われた方には、PG検査をおこないます。診察後に医師から検査会社に連絡をすると、検査会社から右図のような検査セットがご自宅に送られます。説明書を読みながら届いたセットを装着していただき、一晩就寝します。翌朝、機器を外して検査会社に検査セットを返送します。その後、検査会社でデータを解析して、次回の診察時にその結果を説明いたします。
PG検査では、鼻・胸・指にセンサーを付けて就寝することで、いびき・呼吸の状態・脈拍数・体動・血液の酸素飽和度などを測定します。PG検査費用は保険適応(3割負担)で約3,000円~5,000円程度です。
※無呼吸低呼吸指数(AHI)とは、睡眠中の1時間における無呼吸・低呼吸の平均回数です。

生活習慣の改善を図ります。特に肥満・睡眠薬の使用・アルコール摂取は、舌根沈下の大きな原因となります。
また、横向きに眠ることで舌根沈下を防ぎ、上気道の閉塞が抑えられることがあります。
睡眠中、マウスピースを装着する治療法があります。これは、下顎を上顎よりも前方に出すようにマウスピースで固定させることで上気道を広く保ち、壁側を抑えるものです。歯科でおこなう治療方法になります。
持続陽圧呼吸療法(CPAP:Continuous Positive Airway Pressure)が治療法として挙げられます。CPAPは、閉塞性睡眠時無呼吸症候群に有効な治療方法として欧米や日本で最も普及している治療方法です。CPAPは、睡眠時にマスクを鼻に装着して機械から空気を気道に送り込み、空気の圧で上気道を広げて上気道閉塞および無呼吸を防ぎます。CPAPの治療目標は、無呼吸・低呼吸を改善することによって睡眠の質を上げて、「いびき・寝苦しさ・日中の体調不良などの症状が改善すること」と「次に記載する体への悪影響を予防すること」です。CPAPは基本的に続けていくものです。検査によってCPAPが適応と判断された場合、機器はレンタルとなります。そして月1回の診察で、CPAP装着中のデータを確認しフォローアップをしていきます。CPAP治療にかかる費用はおおよそ月5,000~6,000円程度です。

(2) Sanchez-de-la-Torre M, et al. Adherence to CPAP Treatment and the Risk of Recurrent Cardiovascular Events: A Meta-Analysis. JAMA 330: 1255-1265, 2023.
睡眠時無呼吸症候群は、肥満・睡眠薬の使用・飲酒などによって悪化することがよくあります。肥満を改善することによって上気道の狭窄が減り睡眠時無呼吸症候群が改善することがありますので、食事・運動は大切です。また、アルコールは上気道の閉塞を悪化させますので、過度の飲酒は控えるようにしましょう。睡眠薬の中には筋弛緩作用を有するものがあるため、睡眠時無呼吸症候群の管理としては睡眠薬の調整も大切です。
TOP